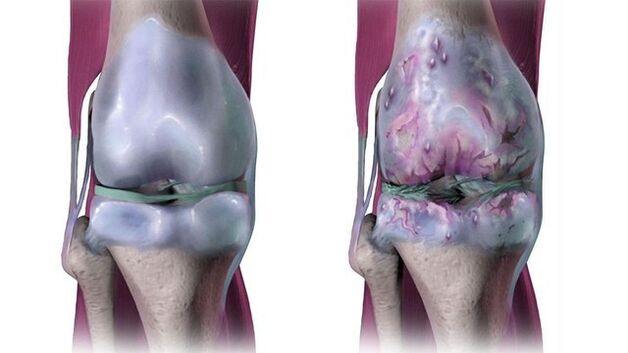
Enfermedad: osteoartritis de las articulaciones.
Qué órganos se ven afectados: Articulaciones (principalmente las articulaciones de las extremidades)
Causas: locales (específicamente relacionadas con la articulación), sistémicas (resultado de mal funcionamiento en el cuerpo), externas (como resultado de una operación o lesión)
Síntomas: dolor adolorido, crujido en la articulación al moverse, dolor, hinchazón, fiebre, movilidad restringida
Complicaciones: destrucción de la articulación, hernia en los discos intervertebrales, desarrollo de osteoartritis en otras articulaciones.
Médico: reumatólogo
Tratamiento: medicación, local, fisioterapia, masajes, gimnasia, dietética, tratamiento quirúrgico (endoprótesis, prótesis)
Prevención: reducción de la actividad física, control de la salud
¿Qué es esto?
La osteoartritis es una enfermedad degenerativa crónica de las articulaciones que se manifiesta en su destrucción. En este caso, todas las estructuras articulares de la articulación están dañadas: cartílago, huesos, tejido conectivo (ligamentos y sacos articulares). La enfermedad está muy extendida: del 6 al 7 al 10-15% de la población en diferentes países la padece. En los Estados Unidos, 32, 5 millones de adultos padecen osteoartritis. En la mayoría de los casos, las personas mayores de 45 años se incluyen en este porcentaje, pero los pacientes también son más jóvenes.
Causas de la osteoartritis
Hay muchas razones para esta enfermedad, todas las cuales pueden reducirse a varios grupos.
Local
El problema está relacionado con la propia articulación afectada. Estos son músculos débiles, displasia o movilidad anormal (hipermovilidad) de la articulación, la patología de su desarrollo.
Sistema o interno
Cuando la destrucción del cartílago es el resultado de otras disfunciones en el cuerpo. Por ejemplo, un desequilibrio en las hormonas sexuales puede provocar osteoartritis. En las mujeres, la falta de estrógeno conduce a la osteoporosis, una disminución de la densidad ósea y su destrucción. En este caso, las superficies óseas de las articulaciones también sufren. También se ve afectado por otros trastornos metabólicos: diabetes mellitus, dislipidemia (desequilibrio entre el colesterol "malo" y el "bueno" en la sangre). La tendencia a esta enfermedad se puede heredar. Una infección bacteriana o viral puede causar osteoartritis. El peso corporal excesivo con obesidad también puede causar osteoartritis.
Factores externos
El traumatismo o la cirugía articular pueden causar osteoartritis. La artrosis de los tobillos puede ocurrir si usa zapatos demasiado ajustados e incómodos y las articulaciones de la rodilla y la cadera colapsan en personas que caminan, se paran y levantan mucho (atletas, cargadores).
¿Quién está en riesgo?
La osteoartritis ocurre principalmente en la vejez y la edad senil. Más susceptible a la enfermedad:
- Personas que han sufrido una lesión en las articulaciones o llevan un estilo de vida que implica un mayor estrés en las articulaciones;
- Personas de edad avanzada (el riesgo de desarrollar osteoartritis aumenta con la edad);
- Mujeres mayores de 50 años (el riesgo de desarrollar osteoartritis es mayor en las mujeres en la vejez que en los hombres);
- Personas con sobrepeso (el sobrepeso puede provocar el desarrollo de osteoartritis de las articulaciones de la cadera y la rodilla);
- Personas con antecedentes familiares de osteoartritis.
En diferentes países, la osteoartritis ocurre en promedio en el 11-13% de la población. La tasa aumentará a medida que aumente la esperanza de vida y aumente el porcentaje de personas obesas.
Formas y estadios de la enfermedad.
La enfermedad se clasifica según varios parámetros. Se dice que la osteoartritis es primaria o idiopática si se desarrolla a primera vista sin una razón obvia. Este tipo de osteoartritis es más común en personas mayores de 40 a 45 años. Se caracteriza por la destrucción no de una articulación, sino de varias al mismo tiempo.
La osteoartritis secundaria tiene una causa clara. Como regla general, es provocada por lesiones y todo tipo de disfunciones en el cuerpo debido a enfermedades congénitas, adquiridas o endémicas, trastornos metabólicos, trastornos hormonales, neuropatía y trastornos del metabolismo del calcio.
Entre las formas más comunes de osteoartritis secundaria:
- Psoriasis (una complicación de la psoriasis que afecta principalmente a las articulaciones grandes);
- Gota (una consecuencia de una violación del metabolismo del ácido úrico, atacó, especialmente las articulaciones pequeñas, las articulaciones interfalángicas de los pies);
- Reumatoide (la herencia es motivo de gran preocupación debido a la agresión autoinmune contra los tejidos de la articulación);
- Reactivo (su mecanismo se desencadena por una infección y la osteoartritis se convierte en una reacción a ella);
- Postraumático (después de una lesión cuando el tratamiento ha fallado).
Dependiendo de la latitud de la lesión, la artrosis se divide en local (se afectan hasta 3 articulaciones) y generalizada (se afectan más de 3 articulaciones).
Hay 4 etapas de desarrollo de la patología:
Probable osteoartritis
La enfermedad casi no causa molestias, se conserva la movilidad de las articulaciones. Los cambios patológicos en el cartílago ya están presentes y ascienden al menos al 10%, el sistema muscular está debilitado.
Las primeras etapas de la osteoartritis.
El dolor es moderado pero constante. Las articulaciones comienzan a "hacer clic" y se interrumpe el trabajo muscular. El espacio articular se estrecha. La radiografía muestra la destrucción de las estructuras del cartílago (defectos y grietas). Los primeros crecimientos patológicos en forma de espinas aparecen en el osteofito óseo.
Osteoartritis moderada
La articulación pierde su movilidad. Los músculos que lo rodean están acortados o muy debilitados y no se contraen bien. La reducción del espacio articular es moderada. El daño al tejido del cartílago se extiende (desprendimiento del cartílago) al hueso.
Osteoartritis severa
La articulación está severamente deformada debido a procesos degenerativos avanzados. Las superficies de la articulación están expuestas y cubiertas de úlceras. El eje de la extremidad cambia, los ligamentos se acortan, esto conduce a una movilidad limitada de las articulaciones. Los músculos alrededor de la articulación están acortados o muy debilitados, mal contraídos. El espacio articular se reduce significativamente, más del 60% del cartílago está dañado. Hay grandes osteofitos en el hueso.
La osteoartritis puede provocar la destrucción completa de la articulación y afectar gravemente a la movilidad.
¿En qué se diferencia la osteoartritis de la artritis?
No confunda artritis y osteoartritis: en el primer caso es un proceso inflamatorio, y en el segundo es un proceso degenerativo, es decir, la destrucción de la articulación por desgaste, bajo la influencia de cargas aumentadas o simplemente con envejecer. Estos fenómenos casi siempre se acompañan entre sí, pero no son idénticos.
Otra pregunta: ¿cuál es la diferencia entre la osteoartritis y la osteoartritis (osteoartritis)? No existe: Según la Clasificación Internacional de Enfermedades (CIE), existen distintas formulaciones de un mismo diagnóstico.
Síntomas
La osteoartritis es una enfermedad crónica. Se desarrolla gradualmente bajo los síntomas de la osteoartritis:
- Dolor doloroso que va desde apenas perceptible hasta severo, según la extensión de la enfermedad. El empeoramiento ocurre con la actividad física: subir escaleras o ponerse en cuclillas. A medida que la afección empeora, el dolor continúa incluso en reposo. Al final del día, los síntomas a veces pueden surgir sin estrés adicional.
- Crujidos en la articulación al moverse, dolor. El primero de estos síntomas es inicialmente silencioso: el paciente siente el clic y no lo escucha. Con el tiempo, otros pueden escuchar este sonido. La rotura y torsión de la articulación suele comenzar con hipotermia.
- El edema es la hinchazón del tejido circundante. La mayoría de las veces ocurre en las etapas avanzadas de la osteoartritis o cuando empeora. La articulación en sí también se agranda y deforma.
- Aumento de la temperatura. Generalmente local, en la zona de la articulación colapsada, cuando los fenómenos inflamatorios se combinan con los cambios degenerativos.
- Movilidad deteriorada. Cuando el cartílago y las superficies articulares de los huesos articulares están gravemente dañados, el movimiento de la articulación se vuelve difícil.
¡Importante!Todos estos síntomas aparecen cuando la enfermedad ya se ha extendido al periostio. Antes de eso, la enfermedad a menudo no se manifiesta de ninguna manera. Por lo tanto, de vez en cuando debe ser examinado por un especialista para excluir el curso latente de la osteoartritis.
¿Qué articulaciones se ven afectadas con mayor frecuencia?
Las primeras en sufrir osteoartritis son las grandes articulaciones que soportan el mayor esfuerzo. Ciertos tipos de osteoartritis que son más comunes que otros han recibido sus propios nombres:
- La gonartrosis es una lesión de la articulación de la rodilla. En este caso, el paciente se siente incómodo debajo de la rótula o en el interior de la rodilla. Al palpar (sondear) el área afectada, se nota un dolor pronunciado. A medida que avanza la enfermedad, la flexión y extensión de la rodilla es limitada.
- La coxartrosis es una lesión de la articulación de la cadera. Ocurre como resultado de displasia congénita o trauma. La incomodidad también se puede sentir al estar de pie, incluso sin carga. No hay hinchazón, hay dolor moderado a la palpación. Con el tiempo, una extremidad (una o ambas) se acorta, lo que resulta en cojera o contoneo, atrofia del muslo y los glúteos.
- Rizartrosis. El síntoma principal es la compactación, el agrandamiento de las articulaciones de las manos, un deterioro significativo de su movilidad. Las muñecas pequeñas son las más afectadas. Manifestaciones: Formaciones óseas en las falanges distales de los dedos (nudo de Heberden, Fig. 3), en las falanges intermedias (nudo de Bouchard), daño del pulgar por traumatismo o degeneración senil, destrucción de la muñeca.
- La uncoartritis es una lesión de la columna cervical. Crecimiento óseo: las espinas osteofíticas estrechan el canal espinal, presionando las raíces nerviosas y las paredes de las arterias, causando dolor de cuello que se extiende a los brazos, dolores de cabeza, visión borrosa y fluctuaciones en la presión arterial.
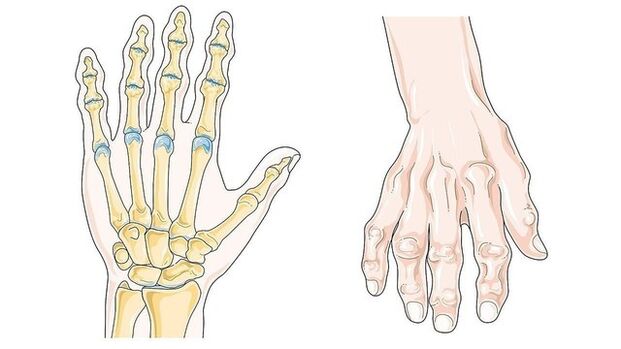
Las articulaciones en otros lugares también pueden sufrir: tobillos, columna vertebral, codos, hombros y otras articulaciones.
Como regla general, la enfermedad avanza en oleadas con un cambio en las etapas de exacerbación y remisión. Por lo tanto, es difícil diagnosticar la osteoartritis usted mismo. Un especialista debería hacer esto.
diagnóstico
El examen de la osteoartritis sospechada lo realiza un reumatólogo. En algunos casos puede ser necesario consultar a otros especialistas (endocrinólogos, cirujanos, ortopedistas, etc. ). El diagnóstico se realiza después de analizar las quejas del paciente, el examen, las radiografías y las pruebas de laboratorio.
Dicen sobre la probable presencia de osteoartritis:
- síntomas característicos (dolor en las articulaciones que aumenta con el esfuerzo, la rigidez se siente principalmente por la noche),
- edad avanzada del paciente.
Se necesitan más investigaciones para descartar otras afecciones con síntomas similares, como fracturas y artritis reumatoide.
tratamiento
El tratamiento de la osteoartritis suele ser complejo y, además de la medicación, también incluye dieta y terapia con ejercicios.
Tratamiento de drogas
El tratamiento de la osteoartritis a menudo implica el uso de una variedad de medicamentos. Cada grupo de medicamentos tiene su propio uso previsto (Tabla 1).
Tabla 1. Tratamiento farmacológico de la osteoartritis
| Grupo de drogas | Propósito de la terapia |
| Medicamentos antiinflamatorios no esteroides (AINE) | Aliviar el dolor y reducir la inflamación. |
| Condroprotectores (medicamentos a base de glucosamina y condroitina) | Prevención de una mayor destrucción del cartílago. |
| Inyecciones de ácido hialurónico | Prevención de fricciones en la articulación, alivio del dolor, activación de la producción de lubricante natural. Usado después de eliminar la inflamación. |
| Corticoesteroides | Se utiliza en enfermedades graves cuando los AINE no pueden hacer frente a la inflamación y el dolor. |
Tratamiento local
Las preparaciones tópicas son eficaces en el tratamiento complejo de la exacerbación de la osteoartritis. La mayoría de las veces usan pomadas y compresas calientes y analgésicas basadas en una sustancia antiinflamatoria.
Fisioterapia, masajes, gimnasia
Las áreas afectadas se pueden masajear durante la remisión. Reduce las molestias, mejora la nutrición del tejido articular y restaura la movilidad normal de las articulaciones. Curso de masaje - 20 a 30 sesiones de 10 a 20 minutos.
Es importante no olvidarse de la terapia de ejercicios: hacer una serie de ejercicios especiales. No restaurarán la articulación, pero no permitirán que los músculos se atrofien y los ligamentos se debiliten. El ejercicio se inicia solo durante la remisión.
A menudo, a los pacientes con osteoartritis se les prescriben procedimientos de fisioterapia: calentamiento, exposición al láser, electroforesis, oxigenoterapia. A menudo se prescriben magnetoterapia, terapia de ultrasonido, terapia de ondas de choque y crioterapia.
¡Importante!Para los pacientes con osteoartritis, es útil tratarse con barro y tomar baños minerales: sal, yodo-bromo y otros.
dieta
Una causa común de destrucción articular es el sobrepeso. Es importante controlar su dieta para normalizar el peso corporal y reducir el estrés en las articulaciones. Pero incluso si la osteoartritis no está asociada con kilos de más, ajuste su dieta de todos modos. La nutrición terapéutica se basa en los siguientes principios:
- Equilibrio. Es importante prevenir tanto las deficiencias vitamínicas como la hipervitaminosis.
- Control energético. No debe exceder el gasto energético diario (los pacientes con sobrepeso u obesidad reducen calorías para adelgazar).
- Se excluyen las carnes grasas, los caldos concentrados, los alimentos enlatados y los productos semiacabados.
- La cantidad de sal en los alimentos se reduce a 5 gramos por día o se elimina por completo.
- La ingesta de líquidos debe ser suficiente, al menos 2 litros por día.
- La dieta incluye hasta 2 días de ayuno por semana. Durante este tiempo, la cantidad y variedad de alimentos disponibles es limitada. Por ejemplo, días de kéfir: 1, 5-2 litros en varias dosis por día y nada más.
¡Importante!Los alimentos con mucopolisacáridos, protectores naturales del cartílago articular (condroprotectores), son muy útiles como parte de la dieta. Estos son cartílago, pescado rojo, gelatina, carne de pollo. Puedes cocinar gelatina, hacer gelatina de pescado, gelatina de frutas.
cirugía
En etapas avanzadas de la enfermedad, la terapia con medicamentos es ineficaz. En este caso, se puede recomendar una intervención quirúrgica:
- Endoprótesis. El cartílago se reemplaza por una almohadilla especial. Esto reduce en gran medida el dolor y mejora la movilidad.
- Prótesis. Si la escala del desastre es demasiado grande, lo único que ayudará es reemplazar la articulación destruida con un injerto especial. Está hecho de una aleación medicinal que el cuerpo no rechaza. La vida útil de una prótesis de este tipo es de unos 10 años.
pronóstico
La osteoartritis es una patología crónica. Es completamente imposible recuperarse de él. La enfermedad se desarrolla rápidamente sin tratamiento, afecta la movilidad del paciente y conduce a la discapacidad. Sin embargo, si el paciente consulta a un médico de manera oportuna y sigue todas las recomendaciones, a menudo se evita el peor de los casos.
prevención
Cualquier enfermedad es más fácil de prevenir que de curar. La osteoartritis no es una excepción. Para evitar que esto suceda, se deben observar las siguientes reglas:
- Come una dieta balanceada
- Organizar actividad física moderada todos los días,
- Prevenir hipo e hipervitaminosis,
- No realizar enfermedades crónicas
- Mantenga un registro de su peso
- No cargues pesas.
Conclusión
La osteoartritis es una degeneración (destrucción) crónica de las articulaciones. La enfermedad puede desarrollarse por kilos, trastornos metabólicos, lesiones permanentes y esfuerzo físico excesivo en deportistas, bailarines, etc. Afecta a articulaciones grandes (rodillas, caderas, hombros, codos) y pequeñas, incluida la columna vertebral (espondiloartrosis). Sin tratamiento, el proceso patológico en las articulaciones, que puede terminar en silla de ruedas, cobra impulso. Los crujidos, el dolor, la sensación de "atascamiento" en la articulación son motivos para consultar a un reumatólogo.
















































